moscovit
Найдена причина рассеянного склероза – это вирус Эпштейна-Барра ( 4 фото )
Рассеянный склероз (РС) – заболевание во многом загадочное. Ученые знают, что при этом расстройстве клетки иммунной системы человека атакуют вещество миелин, защитный слой которого покрывает нервные волокна головного и спинного мозга, а его разрушение приводит в итоге к серьезному расстройству нервной системы. Но что именно является триггером процесса, почему иммунная система начинает атаковать мозг, долгие годы оставалось неизвестным
Ученые работали с факторами риска рассеянного склероза. Среди них – низкий уровень витамина D в организме, курение, избыточный вес, женский пол (женщины заболевают РС в три раза чаще мужчин).
Также были исследования, которые демонстрировали корреляцию между рассеянным склерозом и вирусом Эпштейна-Барра (ЭБ), однако гипотеза, согласно которой РС есть последствие этой инфекции, до недавнего времени вызывало скепсис у большей части научного сообщества.
Долго не верил в нее и Билл Робинсон, ученый-иммунолог, профессор Стэнфордского университета (США). Дело в том, что вирус Эпштейна-Барра – одна из распространенных детских инфекций. Инфекционный мононуклеоз, вызываемый вирусом, протекает относительно не тяжело, ребенок поправляется, но ЭБ остается в организме в латентном (спящем) состоянии до конца жизни.
По оценкам ученых, 95% населения мира являются носителями этого патогена, который до поры до времени «спит» в В-клетках иммунной системы.
«Практически каждый из нас имеет ЭБ, поэтому нелогично считать его причиной рассеянного склероза», – говорил профессор Робинсон. Однако уверенность его постепенно ослабевала, и два года назад он решил серьезно заняться этой проблемой.
О его находках мы еще поговорим, но прежде всего следует обратить внимание на поистине прорывное исследование, выполненное научной группой Гарвардского университета под руководством профессора Альберта Ашерио. Результат изысканий его научной группы был опубликован в апреле 2022 года в журнале Science.
Что обнаружил профессор Ашерио?
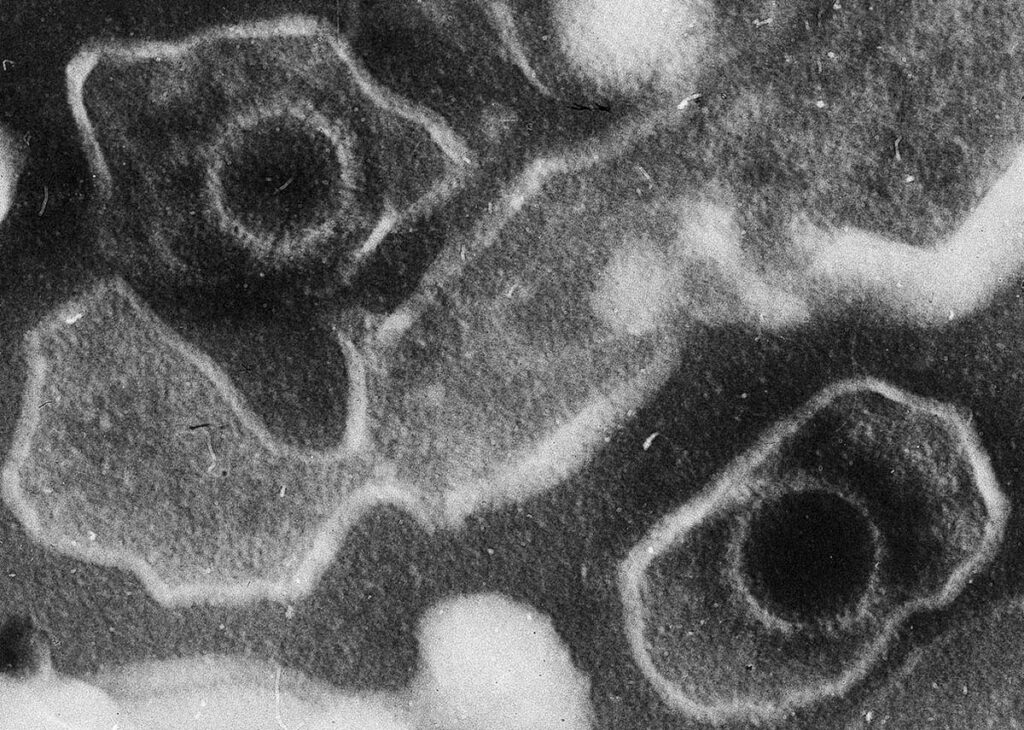
Вирионы вируса. Капсиды — круглые защитные белковые оболочки, свободно окружённые мембраной..
Гарвардский проект длился более 20 лет. За это время были проанализированы медицинские данные 10 миллионов американских военнослужащих, включая 62 миллиона результатов анализов сданных ими образцов крови.
995 участников исследования на том или ином этапе своей жизни получили диагноз рассеянный склероз. Среди них оказался лишь один военнослужащий, не имевший вируса ЭБ в крови.
По подсчетам авторов исследования, после того, как в образцах крови участника появляется этот вирус – а тех, кто получил его не в детстве, а непосредственно в период воинской службы было 34 – риск рассеянного склероза повышается в 32 раза.
Группа профессора Ашерио проверила соотношение РС с другими распространенными вирусами, в норме присутствующими в организме человека в латентном состоянии, например, с цитомегаловирусом. Ни один из них не коррелировал с риском возникновения РС.
Исследователи наблюдали такую картину: сначала у военнослужащего появлялся в образце крови ЭБ, то есть происходило заражение, через какое-то время в крови появлялись нейрофибриллы, своеобразные обломки поврежденных клеток мозга, а через некоторое время – примерно через 5 лет после инфицирования – такой военнослужащий получал диагноз РС.
Это исследование можно считать прорывным, так как на большой выборке участников связь вируса и РС оказалось, по словам Ашерио, кристально ясной.
Каков же биологический механизм, обеспечивающий причинно-следственную связь между вирусом ЭБ и рассеянным склерозом? Пока неясно, однако гипотеза имеется.
«Ошибка идентификации»
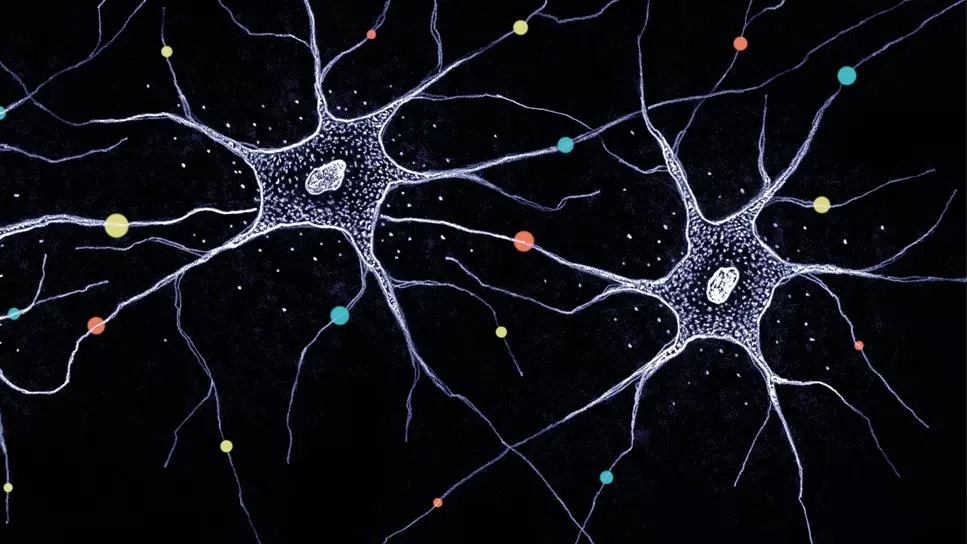
Нейрон. Фото: Biozentrum/University of Basel
Нейрон (клетка головного мозга) и его отростки покрыты защитным слоем миелина, как электрические провода покрыты изоляцией. Это позволяет проводить сигналы между нейронами со скоростью 100 метров в секунду. Когда миелин разрушается, передача электрического сигнала также нарушается, а постепенно гибнет и сам источник сигнала – нейрон.
В зависимости от того, в какой части головного или спинного мозга нарушено прохождение сигнала, больной может страдать от разнообразных симптомов: онемение, затуманенное зрение, нарушение двигательных функций, невнятная речь, а также когнитивные и эмоциональные нарушения.
Для тех, кто хочет подробнее
В январе 2022 в журнале Nature было опубликовано исследование в прошлом скептичного стэнфордского профессора Робинсона, который теперь абсолютно убежден в том, что вирус ЭБ является главным виновником РС. Исследование демонстрирует, что с высокой долей вероятности иммунная система больного совершает «ошибку идентификации».
Робинсон и его коллеги в ходе лабораторного эксперимента рассмотрели, как функционируют клетки В иммунной системы, которые отвечают за производство антител к инфекционным агентам. Они обнаружили, что антитела, атакующие один из белков вируса Эпштейна-Барра (а именно, EBNA1) могут также атаковать один из близких к нему по структуре белков, входящих в состав миелина – GlialCAM. Такой эффект называется кросс-реактивностью и нередко встречается в мире живых организмов.
Это часто происходит при аллергии
Например, при аллергии на пыльцу березы может возникать аллергическая реакция на яблоко и другие косточковые фрукты. Главный белок-аллерген березы сходен с определенными белками яблока, сельдерея, моркови, арахиса, фундука, сои, груши, клубники.
По словам профессора Робинсона, такая кросс-реактивность приводит к тому, что белок, входящий в состав миелиновой оболочки, разрушается.
Разумеется, такое случается далеко не с каждым из тех, кто болел инфекционным мононуклеозом: риск повышается у людей, перенесших в детстве психологические травмы, а также у тех, кто страдает недостатком витамина D в организме, так что у нас остаются шансы несколько снизить риски для себя и для своих детей.
Хотелось бы, однако, для профилактики и лечения РС иметь эффективные терапии.
Вакцина или лекарство?
Казалось бы, есть очевидный выход: сделать вакцину против вируса Эпштейна-Барра и всех привить. Это, однако, не так легко осуществить.
Если большинство заражается инфекционным мононуклеозом в детстве, прививать от него нужно в очень раннем возрасте. При этом вакцина должна работать долгие годы и обеспечивать стерилизующий иммунитет, так чтобы попавший в организм вирус был уничтожен полностью и не осел в В-клетках.
Все это очень трудно проверить в реальной жизни и, как говорит одна из авторов Гарвардского исследования доктор Марианна Кортезе, убедиться в том, что вакцина достигает цели, которой является предотвращение рассеянного склероза, мы сможем только через 30–40 лет после вакцинации. Это было бы чрезвычайно сложным и дорогим клиническим испытанием.
Сегодня существуют два препарата, применяемых при РС. Это моноклональные антитела Окрелизумаб и Ритуксимаб, которые минимизируют количество В-клеток, циркулирующий в крови, и таким образом подавляют аутоиммунную активность. Эти препараты достаточно эффективны в снижении нейровоспалительных проявлений болезни, однако, по словам Кортезе, они похожи на «неуправляемую пушку», которая палит по В-клеткам без разбора, что в некоторых случаях вызывает серьезные побочные эффекты.
В свете новых изысканий логичным кажется создание противовирусного препарата, который воздействовал бы непосредственно на латентный вирус ЭБ.
Такая работа уже ведется калифорнийской биотехнологической компанией Atara Biotherapeutics. Ее научные сотрудники провели первый этап клинических испытаний препарата, нацеленного на уничтожение спящего вируса Эпштейна-Барра у пациентов с РС.
Результаты первого этапа еще не опубликованы, однако руководство компании заявляет, что из 24 добровольцев, участвовавших в испытаниях, 20 продемонстрировали признаки улучшения или, по крайней мере, замедления регресса. Важно и то, что препарат не давал серьезных побочных эффектов.
Терапия, разработанная Atara Biotherapeutics, представляет собой вид иммунотерапии, которая в современном мире становится все более распространенной.
Исследователи использовали донорские белые кровяные тельца, нацеленные на вирус ЭБ. До них подобная технология была опробована в 2018 году австралийскими учеными, которые использовали и перепрограммировали собственные Т-клетки пациентов с РС.
Использование не собственных, а донорских клеток позволяет сократить время производства препарата и удешевляет его.
Ученые надеются, что их препарат, пока что называемый АТА188, позволит контролировать симптомы, а донорский принцип его производства сделает его доступным для максимального числа пациентов с разнообразными формами РС.
Из 18 пациентов, которые согласились продолжать участие в испытаниях препарата, 9 сообщают о своем стабильном состоянии на протяжении года или более того, но, пожалуй, самым значительным достижением стало то, что у некоторых пациентов наблюдается восстановление миелинового защитного слоя нервных волокон.
Такие результаты с учетом маленькой выборки рано объявлять победой над рассеянным склерозом, однако основания для оптимизма определенно имеются.

Ученые работали с факторами риска рассеянного склероза. Среди них – низкий уровень витамина D в организме, курение, избыточный вес, женский пол (женщины заболевают РС в три раза чаще мужчин).
Также были исследования, которые демонстрировали корреляцию между рассеянным склерозом и вирусом Эпштейна-Барра (ЭБ), однако гипотеза, согласно которой РС есть последствие этой инфекции, до недавнего времени вызывало скепсис у большей части научного сообщества.
Долго не верил в нее и Билл Робинсон, ученый-иммунолог, профессор Стэнфордского университета (США). Дело в том, что вирус Эпштейна-Барра – одна из распространенных детских инфекций. Инфекционный мононуклеоз, вызываемый вирусом, протекает относительно не тяжело, ребенок поправляется, но ЭБ остается в организме в латентном (спящем) состоянии до конца жизни.
По оценкам ученых, 95% населения мира являются носителями этого патогена, который до поры до времени «спит» в В-клетках иммунной системы.
«Практически каждый из нас имеет ЭБ, поэтому нелогично считать его причиной рассеянного склероза», – говорил профессор Робинсон. Однако уверенность его постепенно ослабевала, и два года назад он решил серьезно заняться этой проблемой.
О его находках мы еще поговорим, но прежде всего следует обратить внимание на поистине прорывное исследование, выполненное научной группой Гарвардского университета под руководством профессора Альберта Ашерио. Результат изысканий его научной группы был опубликован в апреле 2022 года в журнале Science.
Что обнаружил профессор Ашерио?

Вирионы вируса. Капсиды — круглые защитные белковые оболочки, свободно окружённые мембраной..
Гарвардский проект длился более 20 лет. За это время были проанализированы медицинские данные 10 миллионов американских военнослужащих, включая 62 миллиона результатов анализов сданных ими образцов крови.
995 участников исследования на том или ином этапе своей жизни получили диагноз рассеянный склероз. Среди них оказался лишь один военнослужащий, не имевший вируса ЭБ в крови.
По подсчетам авторов исследования, после того, как в образцах крови участника появляется этот вирус – а тех, кто получил его не в детстве, а непосредственно в период воинской службы было 34 – риск рассеянного склероза повышается в 32 раза.
Группа профессора Ашерио проверила соотношение РС с другими распространенными вирусами, в норме присутствующими в организме человека в латентном состоянии, например, с цитомегаловирусом. Ни один из них не коррелировал с риском возникновения РС.
Исследователи наблюдали такую картину: сначала у военнослужащего появлялся в образце крови ЭБ, то есть происходило заражение, через какое-то время в крови появлялись нейрофибриллы, своеобразные обломки поврежденных клеток мозга, а через некоторое время – примерно через 5 лет после инфицирования – такой военнослужащий получал диагноз РС.
Это исследование можно считать прорывным, так как на большой выборке участников связь вируса и РС оказалось, по словам Ашерио, кристально ясной.
Каков же биологический механизм, обеспечивающий причинно-следственную связь между вирусом ЭБ и рассеянным склерозом? Пока неясно, однако гипотеза имеется.
«Ошибка идентификации»

Нейрон. Фото: Biozentrum/University of Basel
Нейрон (клетка головного мозга) и его отростки покрыты защитным слоем миелина, как электрические провода покрыты изоляцией. Это позволяет проводить сигналы между нейронами со скоростью 100 метров в секунду. Когда миелин разрушается, передача электрического сигнала также нарушается, а постепенно гибнет и сам источник сигнала – нейрон.
В зависимости от того, в какой части головного или спинного мозга нарушено прохождение сигнала, больной может страдать от разнообразных симптомов: онемение, затуманенное зрение, нарушение двигательных функций, невнятная речь, а также когнитивные и эмоциональные нарушения.
Для тех, кто хочет подробнее
В январе 2022 в журнале Nature было опубликовано исследование в прошлом скептичного стэнфордского профессора Робинсона, который теперь абсолютно убежден в том, что вирус ЭБ является главным виновником РС. Исследование демонстрирует, что с высокой долей вероятности иммунная система больного совершает «ошибку идентификации».
Робинсон и его коллеги в ходе лабораторного эксперимента рассмотрели, как функционируют клетки В иммунной системы, которые отвечают за производство антител к инфекционным агентам. Они обнаружили, что антитела, атакующие один из белков вируса Эпштейна-Барра (а именно, EBNA1) могут также атаковать один из близких к нему по структуре белков, входящих в состав миелина – GlialCAM. Такой эффект называется кросс-реактивностью и нередко встречается в мире живых организмов.
Это часто происходит при аллергии
Например, при аллергии на пыльцу березы может возникать аллергическая реакция на яблоко и другие косточковые фрукты. Главный белок-аллерген березы сходен с определенными белками яблока, сельдерея, моркови, арахиса, фундука, сои, груши, клубники.
По словам профессора Робинсона, такая кросс-реактивность приводит к тому, что белок, входящий в состав миелиновой оболочки, разрушается.
Разумеется, такое случается далеко не с каждым из тех, кто болел инфекционным мононуклеозом: риск повышается у людей, перенесших в детстве психологические травмы, а также у тех, кто страдает недостатком витамина D в организме, так что у нас остаются шансы несколько снизить риски для себя и для своих детей.
Хотелось бы, однако, для профилактики и лечения РС иметь эффективные терапии.
Вакцина или лекарство?

Казалось бы, есть очевидный выход: сделать вакцину против вируса Эпштейна-Барра и всех привить. Это, однако, не так легко осуществить.
Если большинство заражается инфекционным мононуклеозом в детстве, прививать от него нужно в очень раннем возрасте. При этом вакцина должна работать долгие годы и обеспечивать стерилизующий иммунитет, так чтобы попавший в организм вирус был уничтожен полностью и не осел в В-клетках.
Все это очень трудно проверить в реальной жизни и, как говорит одна из авторов Гарвардского исследования доктор Марианна Кортезе, убедиться в том, что вакцина достигает цели, которой является предотвращение рассеянного склероза, мы сможем только через 30–40 лет после вакцинации. Это было бы чрезвычайно сложным и дорогим клиническим испытанием.
Сегодня существуют два препарата, применяемых при РС. Это моноклональные антитела Окрелизумаб и Ритуксимаб, которые минимизируют количество В-клеток, циркулирующий в крови, и таким образом подавляют аутоиммунную активность. Эти препараты достаточно эффективны в снижении нейровоспалительных проявлений болезни, однако, по словам Кортезе, они похожи на «неуправляемую пушку», которая палит по В-клеткам без разбора, что в некоторых случаях вызывает серьезные побочные эффекты.
В свете новых изысканий логичным кажется создание противовирусного препарата, который воздействовал бы непосредственно на латентный вирус ЭБ.
Такая работа уже ведется калифорнийской биотехнологической компанией Atara Biotherapeutics. Ее научные сотрудники провели первый этап клинических испытаний препарата, нацеленного на уничтожение спящего вируса Эпштейна-Барра у пациентов с РС.
Результаты первого этапа еще не опубликованы, однако руководство компании заявляет, что из 24 добровольцев, участвовавших в испытаниях, 20 продемонстрировали признаки улучшения или, по крайней мере, замедления регресса. Важно и то, что препарат не давал серьезных побочных эффектов.
Терапия, разработанная Atara Biotherapeutics, представляет собой вид иммунотерапии, которая в современном мире становится все более распространенной.
Исследователи использовали донорские белые кровяные тельца, нацеленные на вирус ЭБ. До них подобная технология была опробована в 2018 году австралийскими учеными, которые использовали и перепрограммировали собственные Т-клетки пациентов с РС.
Использование не собственных, а донорских клеток позволяет сократить время производства препарата и удешевляет его.
Ученые надеются, что их препарат, пока что называемый АТА188, позволит контролировать симптомы, а донорский принцип его производства сделает его доступным для максимального числа пациентов с разнообразными формами РС.
Из 18 пациентов, которые согласились продолжать участие в испытаниях препарата, 9 сообщают о своем стабильном состоянии на протяжении года или более того, но, пожалуй, самым значительным достижением стало то, что у некоторых пациентов наблюдается восстановление миелинового защитного слоя нервных волокон.
Такие результаты с учетом маленькой выборки рано объявлять победой над рассеянным склерозом, однако основания для оптимизма определенно имеются.
Взято: Тут
1094















